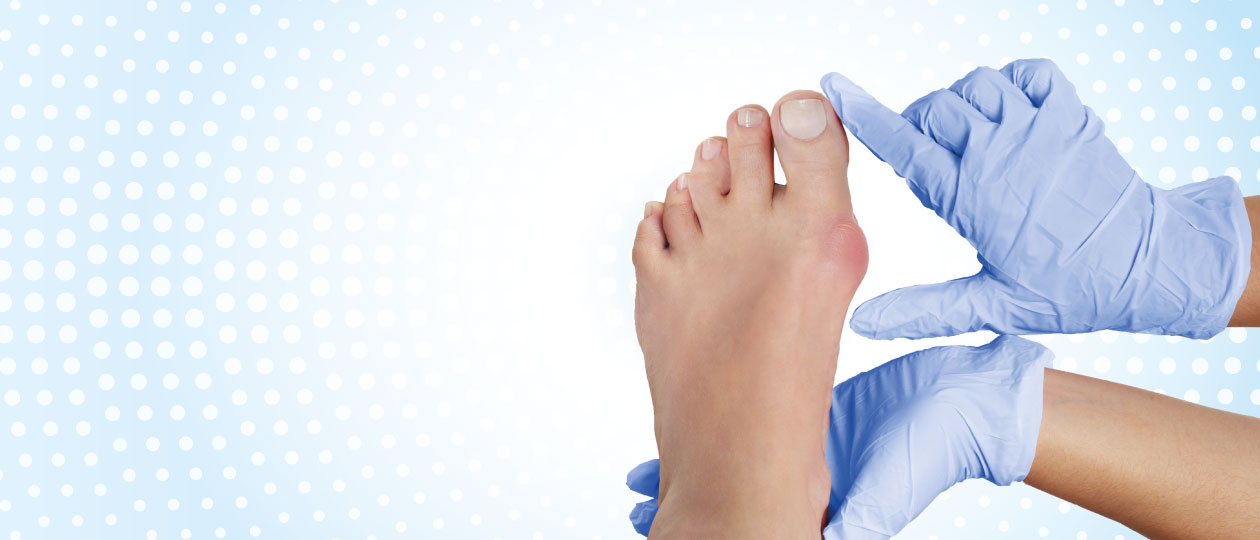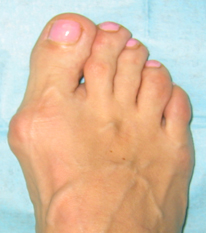
Вальгусная деформация стопы – это патологическое изменение положения первого плюснефалангового сустава, при котором происходит отклонение первого пальца стопы (большого пальца) в сторону остальных пальцев. Одновременно с этим головка первой плюсневой кости смещается в противоположную сторону, формируя характерное выпячивание, известное как косточка на ноге.
Краткая статистика
- Вальгусная деформация стопы является одной из наиболее распространенных ортопедических проблем среди взрослых.
- Около 23% взрослого населения и до 35% лиц старше 65 лет имеют признаки Hallux Valgus различной степени выраженности.
- Женщины страдают от данной патологии в 2-3 раза чаще, что связывают с особенностями строения связочного аппарата и ношением неудобной обуви.
- Частота необходимости хирургического лечения увеличивается с возрастом и выраженностью деформации.
- В среднем около 10-15% случаев требуют проведения операции при вальгусе для устранения стойких нарушений формы и функции стопы.
Развитие вальгусной деформации связано с нарушением баланса между костными структурами, суставами, связками и мышцами стопы. Постепенное смещение суставных поверхностей приводит к деформации сустава, нарушению распределения нагрузки и последующему развитию воспалительных изменений, таких как бурсит. В дальнейшем могут формироваться дегенеративные изменения в хрящевой ткани, которые способствуют развитию артроза.
Длительное существование деформации влияет не только на эстетический вид стопы, но и на ее опорную функцию. Нарушение биомеханики стопы приводит к изменению походки, болевым ощущениям и быстрой утомляемости при ходьбе. Одним из сопутствующих факторов часто выступает плоскостопие, при котором изменяется свод стопы, что усугубляет смещение суставных структур и прогрессирование деформации.
В зависимости от выраженности нарушения может потребоваться как консервативное лечение с подбором ортопедической обуви, так и хирургическая коррекция с проведением операции при вальгусе.
Классификация вальгусной деформации
Вальгусная деформация стопы классифицируется с учетом степени отклонения костных структур, характера изменений мягких тканей, выраженности симптоматики и наличия сопутствующих нарушений.
По степени отклонения первого пальца выделяют:
- легкую степень – отклонение до 15°;
- умеренную степень – отклонение от 15° до 30°;
- выраженную степень – отклонение более 30°.
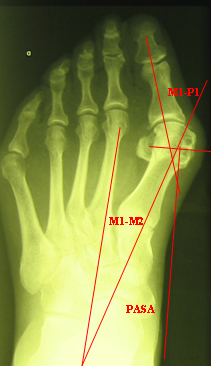
По межплюсневому углу (Intermetatarsal Angle — IMA), характеризующему расстояние между первой и второй плюсневыми костями:
- I степень (IMA < 13°). Минимальное увеличение расстояния между костями, часто сочетается с легкой степенью HVA. Консервативное лечение наиболее эффективно.
- II степень (IMA 13-16°). Умеренное увеличение межплюсневого угла, требует более активного подхода к лечению и часто сочетается с умеренной степенью HVA.
- III степень (IMA > 16°). Выраженное увеличение расстояния между костями указывает на структурное нарушение биомеханики стопы и часто требует хирургического лечения для достижения стабильного результата.
По клиническому течению:
- компенсированная форма – болевой синдром отсутствует или минимален;
- субкомпенсированная форма – умеренные боли, выраженные эстетические нарушения;
- декомпенсированная форма – постоянные боли, воспалительные осложнения, нарушение походки.
Причины и факторы риска
Развитие вальгусной деформации стопы обусловлено сочетанием врожденных особенностей и внешних воздействующих факторов. К числу основных причин и факторов риска относятся:
- наследственная предрасположенность к слабости соединительной ткани;
- особенности анатомического строения стопы (широкая передняя часть стопы, гипермобильность суставов);
- ношение тесной, неудобной или узконосой обуви, особенно на высоком каблуке;
- хронические перегрузки стоп при длительном стоянии или ходьбе;
- избыточная масса тела, увеличивающая нагрузку на передний отдел стопы;
- плоскостопие, изменяющее биомеханику стопы.
Совокупное влияние данных факторов приводит к прогрессирующему смещению суставных поверхностей и формированию выраженной деформации, требующей специализированного лечения.
Симптомы
Клинические проявления вальгусной деформации стопы зависят от степени выраженности и длительности существования патологии. Основные симптомы включают:
- формирование характерной выпуклости на внутренней поверхности стопы;
- отклонение большого пальца стопы в сторону остальных пальцев;
- болезненность в области первого плюснефалангового сустава, усиливающаяся при ходьбе или нагрузке;
- покраснение, отечность и признаки воспаления в области деформации;
- ограничение подвижности большого пальца;
- постепенное изменение походки и нарушение распределения нагрузки при ходьбе;
- образование мозолей и натоптышей в зоне повышенного давления.
Диагностика
Для точной оценки выраженности вальгусной деформации стопы и выбора оптимальной тактики лечения проводится комплексная диагностика, включающая:
- сбор анамнеза с уточнением жалоб, длительности симптомов и факторов риска;
- визуальный осмотр стопы с оценкой положения большого пальца, наличия косточки на ноге, мозолей, отечности и воспалительных изменений;
- определение угла отклонения большого пальца и первой плюсневой кости с помощью рентгенографии;
- выявление сопутствующих изменений, таких как артроз сустава или признаки плоскостопия.
Дифференциальная диагностика
При диагностике вальгусной деформации стопы важно отличить ее от других заболеваний, которые могут проявляться похожими симптомами.
- Подагра. Часто ошибочно принимается за Hallux Valgus, однако при подагре развивается острый артрит первого плюснефалангового сустава с интенсивной болью, покраснением и отеком, возникающим внезапно. Характерны атаки с периодами ремиссии. При длительном течении могут образоваться тофусы (отложения уратов). Рентгенография показывает эрозивные изменения костей, а не типичный вальгус.
- Ревматоидный артрит. Проявляется симметричным поражением суставов обеих стоп, утренней скованностью, системными признаками (лихорадка, потеря веса). Вальгусная деформация при РА развивается как следствие воспаления и разрушения суставов, а не как первичное смещение костных структур. Лабораторные анализы (РФ, антиЦЦП) помогают подтвердить диагноз.
- Деформирующий остеоартроз. Характеризуется болью в суставе, особенно при движении, но вальгусная деформация не является основным признаком. Рентгенография показывает признаки артроза (остеофиты, сужение суставной щели) без выраженного отклонения большого пальца. Боль часто менее интенсивна, чем при острых воспалительных процессах.
Лечение
Тактика лечения вальгусной деформации стопы зависит от стадии заболевания, выраженности деформации, возраста и общего состояния здоровья. Применяются как консервативные, так и хирургические методы.
Консервативное лечение на ранних стадиях и при легких формах
Консервативная терапия направлена на замедление прогрессирования деформации, уменьшение болевого синдрома и сохранение функции стопы. Она наиболее эффективна при легкой и умеренной степенях выраженности деформации и включает несколько компонентов.
Ортопедические изделия и корректоры
- Ночные корректоры и ортезы. Надеваются перед сном и фиксируют большой палец в анатомически правильном положении, препятствуя его дальнейшему смещению. Использование ночных корректоров особенно эффективно у молодых пациентов и помогает замедлить прогрессирование деформации на 40-50%.
- Дневные бандажи и шины. Представляют собой облегченные конструкции, которые можно носить в обуви, обеспечивая поддержку большого пальца и снижая нагрузку на больной сустав при повседневной активности.
- Межпальцевые вкладыши и сепараторы. Устанавливаются между большим и вторым пальцами для предотвращения их соприкосновения и уменьшения давления на деформированный сустав.
- Индивидуальные ортопедические стельки и супинаторы. Подбираются с учетом анатомических особенностей стопы, обеспечивают правильное распределение нагрузки, поддержку продольного и поперечного сводов стопы, снижают нагрузку на передний отдел и уменьшают боль при ходьбе.
Подбор правильной обуви
- Ортопедическая обувь с широкой носовой частью, мягким верхом и амортизирующей подошвой.
- Исключение обуви на высоком каблуке (более 3-4 см), узким носком и жесткими материалами, которые усугубляют деформацию и вызывают боль.
Физиотерапевтические процедуры
- Магнитотерапия для снижения воспаления и отека.
- Ультразвуковая терапия для ускорения регенерации тканей.
- Электрофорез с противовоспалительными средствами.
- Лазеротерапия для улучшения микроциркуляции.
- Парафинотерапия для расслабления мышц и связок.
Лечебная физкультура и укрепляющие упражнения
Специально подобранные упражнения помогают укрепить мышечно-связочный аппарат стопы и замедлить прогрессирование деформации. Примеры упражнений:
- Захват мелких предметов пальцами стопы. Пациент захватывает карандаши, шарики или полотенце пальцами стопы, поднимает их и удерживает несколько секунд. Упражнение выполняется 10-15 раз, 2-3 раза в день.
- Тыльное сгибание больших пальцев с сопротивлением. Пациент сгибает большой палец вверх, при этом прижимая резиновый мяч или подушку к его подошвенной поверхности, создавая сопротивление. Выполняется 15-20 раз для каждой стопы.
- Приведение большого пальца к средней линии. Лежа на спине или сидя, пациент отводит большой палец в сторону, а затем медленно приводит его обратно к средней линии стопы, преодолевая сопротивление резиновой ленты. Укрепляет приводящие мышцы и помогает стабилизировать сустав.
- Ходьба на внешних краях стоп. Ходьба по комнате на наружных краях стоп (в течение 1-2 минут) укрепляет малоберцовые мышцы и улучшает биомеханику стопы.
Медикаментозная терапия
- Нестероидные противовоспалительные средства (НПВС) при болевом синдроме и воспалении.
- Анальгетики для контроля боли.
- Топические препараты (кремы, гели с противовоспалительными компонентами) для локального применения в области деформации.
Консервативное лечение требует регулярности и терпения. Первые результаты можно ожидать через 2-3 месяца, однако оптимальный эффект достигается при соблюдении всех рекомендаций в течение 6-12 месяцев.
Хирургическое лечение
Операция при вальгусе показана при выраженной деформации (HVA более 30° или IMA более 16°), неэффективности консервативной терапии в течение 6-12 месяцев, прогрессирующей деформации, наличии осложнений (хронический бурсит, артроз) и значительном нарушении качества жизни.
Основные хирургические методики:
- шевронная остеотомия. На головке первой плюсневой кости выполняется V-образный разрез, позволяющий смещать костный фрагмент и восстанавливать правильное положение. Используется при легкой и умеренной деформации, характеризуется низким риском осложнений;
- SCARF остеотомия. Z-образный разрез на диафизе плюсневой кости для одновременной коррекции HVA и IMA. Применяется при умеренной и выраженной деформации, обеспечивает большую стабильность;
- Akin остеотомия. Выполняется на проксимальной фаланге большого пальца для коррекции ротационного компонента. Часто используется в комбинации с другими методиками.
Фиксация костных отломков проводится с помощью металлических пластин, винтов или спиц. После операции при вальгусе проводится регулярный контроль (рентгенография, при необходимости МРТ) и комплексная реабилитация, включающая постепенное восстановление нагрузки, ЛФК, физиотерапию и подбор ортопедической обуви.
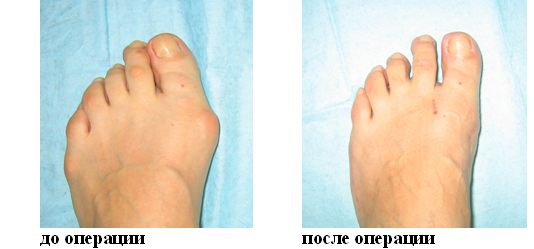
Реабилитация после операции при вальгусе
Послеоперационное восстановление при хирургической коррекции вальгусной деформации стопы проводится в несколько этапов и требует соблюдения определенных рекомендаций для достижения оптимального результата.
Первый этап (1-2 недели после операции)
В первые дни после вмешательства основная задача — защита операционного поля от инфекции и контроль отека. Пациент должен:
- соблюдать постельный режим с возвышенным положением стопы для снижения отека;
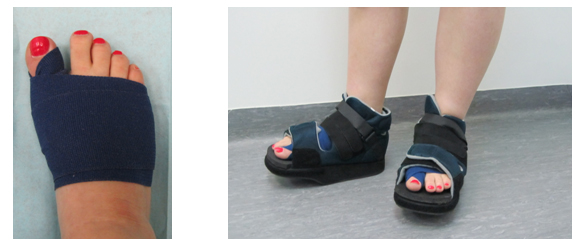
- использовать специальную послеоперационную обувь с разгрузкой переднего отдела стопы (часто с жестким подошвенным основанием);
- выполнять дозированную ходьбу с опорой на костыли или трость, без полной нагрузки на оперированную стопу;
- регулярно менять повязки и следить за состоянием швов;
- принимать назначенные анальгетики и противовоспалительные препараты.
К концу второй недели при нормальном заживлении раны проводится снятие швов и осмотр хирурга.
Второй этап (3-6 недель после операции)
Этап расширения нагрузки и активной реабилитации:
- постепенное увеличение опоры на оперированную стопу под контролем боли (обычно к концу этого периода допускается полная нагрузка);
- ношение специальной послеоперационной ортопедической обуви с поддерживающей стелькой и амортизирующей подошвой;
- начало щадящей лечебной физкультуры: движения пальцами стопы, изометрические упражнения мышц голени;
- физиотерапевтические процедуры (магнитотерапия, ультразвук, электростимуляция) для уменьшения отека и ускорения заживления;
- легкий массаж стопы и голени для улучшения кровообращения;
- изучение правильной техники ходьбы и коррекции походки.
Третий этап (6-12 недель и далее)
Завершающий этап восстановления нормальной функции стопы:
- переход на обычную ортопедическую обувь с индивидуально подобранными стельками и супинаторами;
- расширение комплекса упражнений ЛФК: укрепляющие упражнения для мышц стопы, голени и бедра;
- работа над восстановлением полного объема движений в суставах стопы;
- упражнения на равновесие и координацию для нормализации походки;
- постепенное увеличение физических нагрузок и возврат к привычной деятельности;
- профилактические упражнения для предотвращения рецидива деформации.
Значение ортопедической обуви и стелек
На всех этапах реабилитации критически важен подбор правильной ортопедической обуви и индивидуальных стелек:
- послеоперационный период: специализированная обувь с жесткой подошвой, разгружающей передний отдел стопы;
- долгосрочное восстановление: ортопедическая обувь с широким носком, анатомической стелькой, поддерживающей свод стопы и амортизирующей подошвой;
- профилактика рецидива: постоянное ношение ортопедической обуви и стелек, особенно при длительных нагрузках.
Весь период реабилитации требует постоянного контроля со стороны врача-ортопеда и инструктора ЛФК. Сроки восстановления варьируют от 4 до 8 недель, в зависимости от сложности операции при вальгусе и индивидуальных особенностей организма.
Осложнения
При отсутствии своевременного лечения вальгусная деформация стопы может привести к развитию ряда осложнений, снижающих качество жизни и требующих более сложного лечения. К основным осложнениям относятся:
- прогрессирующее увеличение угла отклонения большого пальца с деформацией соседних пальцев;
- хронический бурсит с воспалением и отеком суставной сумки;
- развитие артроза первого плюснефалангового сустава с разрушением суставного хряща;
- постоянные боли при ходьбе, усиливающиеся при нагрузке;
- формирование вторичных деформаций: молоткообразных и когтеобразных пальцев;
- развитие стойких мозолей, натоптышей и гиперкератоза в области повышенного давления;
- ограничение подвижности большого пальца и ухудшение биомеханики походки.
Профилактика
Профилактические меры при вальгусной деформации стопы направлены на сохранение правильной биомеханики стопы, снижение нагрузки и предотвращение прогрессирования деформации. Основные рекомендации включают:
- подбор удобной, качественной обуви с широкой носовой частью;
- ограничение ношения обуви на высоком каблуке, особенно при длительных нагрузках;
- регулярное выполнение упражнений для укрепления мышц стопы и голени;
- контроль массы тела с целью снижения нагрузки на суставы стопы;
- своевременное лечение плоскостопия с применением ортопедических стелек и индивидуально подобранной ортопедической обуви;
- периодические профилактические осмотры у ортопеда при наличии наследственной предрасположенности.
Правила выбора ежедневной обуви:
- носовая часть должна быть достаточно широкой, чтобы пальцы ног не сдавливались (минимум 1-1,5 см свободного пространства в самом широком месте);
- высота каблука не должна превышать 3-4 см, избегайте обуви на плоском ходу и на высоком каблуке (более 5-7 см);
- материал верха должен быть мягким и эластичным, без жестких швов и давящих элементов;
- подошва должна быть амортизирующей, с хорошей поддержкой свода стопы;
- при длительных нагрузках используйте обувь с ортопедическими стельками;
- отдавайте предпочтение удобным кроссовкам и полуботинкам перед узкой модной обувью на неудобных каблуках.
Регулярные упражнения для укрепления стопы и профилактики деформации:
- упражнение "сжимание полотенца". Положите полотенце на пол перед собой. Сидя на стуле, захватите полотенце пальцами ног и медленно подтягивайте его к себе, затем возвращайте на место. Выполняйте 10-15 повторений для каждой стопы. Упражнение укрепляет мышцы свода и помогает предотвратить плоскостопие;
- упражнение "ходьба на пятках и носках". В течение 1-2 минут ходите на пятках (передняя часть стопы приподнята), затем на носках (пятки приподняты). Повторяйте 2-3 раза в день. Это улучшает силу мышц голени и способствует правильной биомеханике стопы;
- упражнение "ротация стопы". Сидя на стуле, выполняйте круговые движения стопой в обе стороны (по часовой стрелке и против). Выполняйте 15-20 движений в каждую сторону для каждой стопы. Упражнение улучшает подвижность голеностопного сустава и укрепляет связки.
Дополнительные профилактические меры:
- контроль массы тела. Избыточный вес увеличивает нагрузку на передний отдел стопы и способствует прогрессированию деформации. Поддержание нормального индекса массы тела существенно снижает риск развития вальгуса;
- лечение плоскостопия. Своевременная диагностика и коррекция плоскостопия с применением ортопедических стелек и специальной обуви предотвращает нарушение биомеханики стопы и развитие вальгусной деформации;
- профилактические осмотры. Пациентам с наследственной предрасположенностью (если у родственников есть вальгусная деформация) рекомендуется проходить профилактические осмотры у ортопеда 1-2 раза в год, особенно в детском и подростковом возрасте;
- избегание длительных нагрузок. По возможности ограничивайте время, проведенное в положении стоя или ходьбы, особенно в неудобной обуви.
Своевременное выполнение профилактических рекомендаций позволяет значительно снизить риск развития деформаций и сохранить здоровье стопы на длительный срок.
Интересный факт
Исторические источники подтверждают, что вальгусная деформация стопы существовала задолго до появления современной ортопедии. Археологические находки демонстрируют признаки Hallux Valgus у египетских мумий и у людей времен Ренессанса. Наиболее вероятной причиной развития деформации в эти периоды считалась тесная и узкая обувь, которая в богатых кругах подчеркивала высокий социальный статус.
Преимущества обращения в ОН КЛИНИК
- Комплексный подход к диагностике и лечению вальгусной деформации стопы, учитывающий индивидуальные особенности каждого клинического случая.
- Использование современных малоинвазивных технологий для проведения операций при вальгусе.
- Профессиональная команда врачей-ортопедов с опытом проведения сложных реконструктивных вмешательств.
- Реабилитационные программы, включающие подбор индивидуальных стелек, ортопедической обуви и разработку комплекса восстановительных упражнений.
Список литературы
- Лашковский В.В.. "Рентгенологические классификационные характеристики плоско-вальгусной деформации стопы у детей" Журнал Гродненского государственного медицинского университета, no. 1 (29), 2020, pp. 57-61.
- Зедгенидзе Иван Владимирович, Машкина Наталья Николаевна, Ткаченко Алексей Васильевич. "Способ оперативного лечения вальгусной деформации первого пальца стопы" Acta Biomedica Scientifica, no. 1 (89), 2023, pp. 21-24.
- Кожевников О. В., Косов И. С, Иванов А. В., Болотов А. В.. "Современные подходы к лечению плоско-вальгусной деформации стоп у детей и подростков" Кубанский научный медицинский вестник, no. 6, 2020, pp. 51-55.
- Рыжов Павел Викторович, Ковалев Евгений Валентинович, Чернов Алексей Петрович, Пирогова Наталья Владимировна. "Дифференцированный подход к вопросу об оперативном лечении плоско-вальгусной деформации стоп у детей" Вестник Самарского государственного университета, no. 6-2, 2022, pp. 121-130.
- Лашковский В.В., Свириденок А.И., Игнатовский М.И., Белецкий А.В., Паук Иоланта. "Послеоперационная реабилитация пациентов с плоско-вальгусной деформацией стоп с использованием подошвенных ортезов" Журнал Гродненского государственного медицинского университета, no. 4 (32), 2020, pp. 72-76.
Часто задаваемые вопросы
Можно ли вылечить вальгусную деформацию без операции?
На ранних стадиях возможно эффективное консервативное лечение с применением ортопедической обуви, стелек и специальных упражнений. Однако при выраженной деформации требуется хирургическое вмешательство.
Как долго длится восстановление после операции при вальгусе?
Период реабилитации составляет в среднем от 4 до 8 недель в зависимости от объема вмешательства и индивидуальных особенностей организма.
Насколько болезненна операция при Hallux Valgus?
Современные малоинвазивные методы позволяют минимизировать болевой синдром. После операции применяются анальгетики, которые позволяют контролировать и купировать возможный болевой синдром.
Что будет, если не лечить косточку на ноге?
Деформация прогрессирует, развивается хронический бурсит, артроз, усиливаются боли, нарушается походка и увеличивается риск сложных осложнений.
Почему у женщин вальгусная деформация встречается чаще?
Это связано с особенностями связочного аппарата, гормональными факторами и частым ношением обуви на высоком каблуке с узким носом.
Помогают ли народные методы при вальгусной деформации?
Самостоятельное лечение не устраняет причину деформации. Без профессиональной помощи методы народной медицины оказывают лишь временный симптоматический эффект.
С какого возраста можно начинать лечение вальгусной деформации у детей?
Диагностика вальгусной деформации может проводиться с раннего возраста, однако активное лечение обычно начинают в период интенсивного роста — в возрасте 7-14 лет. Консервативные методы наиболее эффективны в детском и подростковом возрасте, когда позвоночник и суставы еще пластичны и хорошо поддаются коррекции.
Влияет ли вальгусная деформация на осанку и другие части позвоночника?
Да, вальгусная деформация стопы нарушает биомеханику всего опорно-двигательного аппарата. Неправильное распределение нагрузки при ходьбе приводит к компенсаторным изменениям в коленных суставах, тазобедренных суставах и позвоночнике. Это может вызвать боли в спине, перекос таза, нарушение осанки и развитие дополнительных деформаций в других отделах.
Можно ли заниматься спортом при вальгусной деформации стопы?
При легкой и умеренной степени деформации спорт возможен, но с соблюдением определенных мер предосторожности. Рекомендуется избегать видов спорта с высокой нагрузкой на передний отдел стопы (бег на длинные дистанции, прыжки, футбол). Предпочтение следует отдавать плаванию, велоспорту, пилатесу и йоге, которые развивают мышечный корсет и улучшают гибкость без чрезмерной нагрузки на стопу.
Мнение врача
Одной из ключевых особенностей вальгусной деформации стопы является ее медленное, но устойчивое течение. На ранних стадиях изменения могут оставаться практически незаметными и не вызывать серьезного дискомфорта. Однако именно в этот период наиболее эффективно работают консервативные методы. В то же время, при запущенных формах деформации требуется более сложная хирургическая коррекция. Современные операции при Hallux Valgus значительно отличаются от традиционных методик. Используются малоинвазивные техники с минимальным повреждением тканей, прецизионная коррекция костных структур и надежная внутренняя фиксация. Это позволяет сократить сроки восстановления, снизить болевой синдром и добиться стабильного результата.


Лицензии и сертификаты