Дискомфорт при ходьбе, сложности в выборе обуви, боль, невозможность вести привычный активный образ жизни – к таким последствиям может привести такая часто встречающаяся патология, как пяточная шпора.
Пяточная шпора, или, как ее правильно называют, плантарный фасциит – это одна из наиболее распространенных причин появления боли в пятке. Ежегодно к врачу с жалобами на пяточную шпору обращается около одного миллиона человек.
Обратитесь в Международный медицинский центр ОН КЛИНИК – наши опытные врачи в срок от 1 дня проведут диагностику и составят комплексную программу консервативного медикаментозного лечения пяточной шпоры.
Краткая статистика
- Патология встречается у 10-15% взрослого населения в течение жизни, пик заболеваемости приходится на возраст 40-60 лет.
- Среди спортсменов (бегуны, танцоры) и людей, чья профессия связана с длительным стоянием (учителя, продавцы), распространенность достигает 15-20%.
- Женщины страдают в 2-3 раза чаще мужчин, что связывают с особенностями обуви, гормональными изменениями и беременностью.
- До 70% случаев пяточной шпоры сопровождаются плоскостопием — основным фактором риска.
- В 90% случаев при своевременной диагностике и комплексной консервативной терапии удается добиться стойкого купирования боли без хирургического вмешательства.
Подошвенный фасциит и пяточная шпора
Подошвенный фасциит (ПФ) – распространенное заболевание, знакомое многим. Проблема возникает, когда длинный пласт соединительной ткани (апоневроз), расположенной под стопой, воспаляется. Человек чувствует сильную боль в центре пятки, особенно после ночного отдыха утром или когда встает после долгого сидения. Фасция перерастягивается и надрывается из-за чрезмерных нагрузок, некачественной обуви или плоскостопия. Вылечить заболевание можно, но нужны терпение и комплексный подход. Болезнь создает серьезные трудности в повседневной жизни, затрудняя ходьбу и физическую активность. Если не предпринять меры, боль станет хронической, появятся осложнения. Поэтому не игнорируйте симптомы, срочно обращайтесь к врачу-подологу за лечением. Чем раньше приняты меры под контролем специалиста, тем быстрее удастся достигнуть положительных результатов.
Пяточная шпора – это костный нарост, который образуется на пяточной кости и часто является результатом хронического подошвенного фасциита, но не всегда вызывает боль, в то время как подошвенный фасциит всегда вызывает боль в пятке. Оба состояния вызывают выраженную боль в пятке, которая влияет на качество жизни и ограничивает подвижность. Лечение должно быть комплексным и включать не только устранение симптомов, но и самой причины заболевания.
Виды и стадии развития патологии
Образованию пяточной шпоры (ПШ) предшествует воспаление или нарушения обмена в костных тканях. Различают следующие виды пяточных шпор:
- посттравматическую — возникает после травмы пяточной области, например, перелома или сильного ушиба. В его основе — воспаление и образование костных разрастаний вокруг места повреждения;
- периостальную — когда воспаляются околокостные структуры (надкостница). Часто встречается у людей, занимающихся спортом: повторяющиеся нагрузки приводят к микротравмам, воспалению и образованию шпор;
- дегенеративно-дистрофическую формы — результат возрастных изменений и дегенерации тканей, особенно в области пяточной кости. Процесс может быть ассоциирован с остеоартритом, местными метаболическими нарушениями.
Развитие пяточной шпоры происходит постепенно:
- в начальной стадии возникает местное воспаление, возможно появление болей при нагрузке;
- при отсутствии лечения воспаление переходит в хроническую стадию, формируются костные разрастания;
- прогрессирование боли. Она становится постоянной, может возникнуть дискомфорт в покое, который усиливается при движении;
- хроническая стадия – воспаление есть постоянно, развиваются изменения в окружающих тканях, нарушается функция стоп, присоединяются осложнения.
Причины и факторы риска
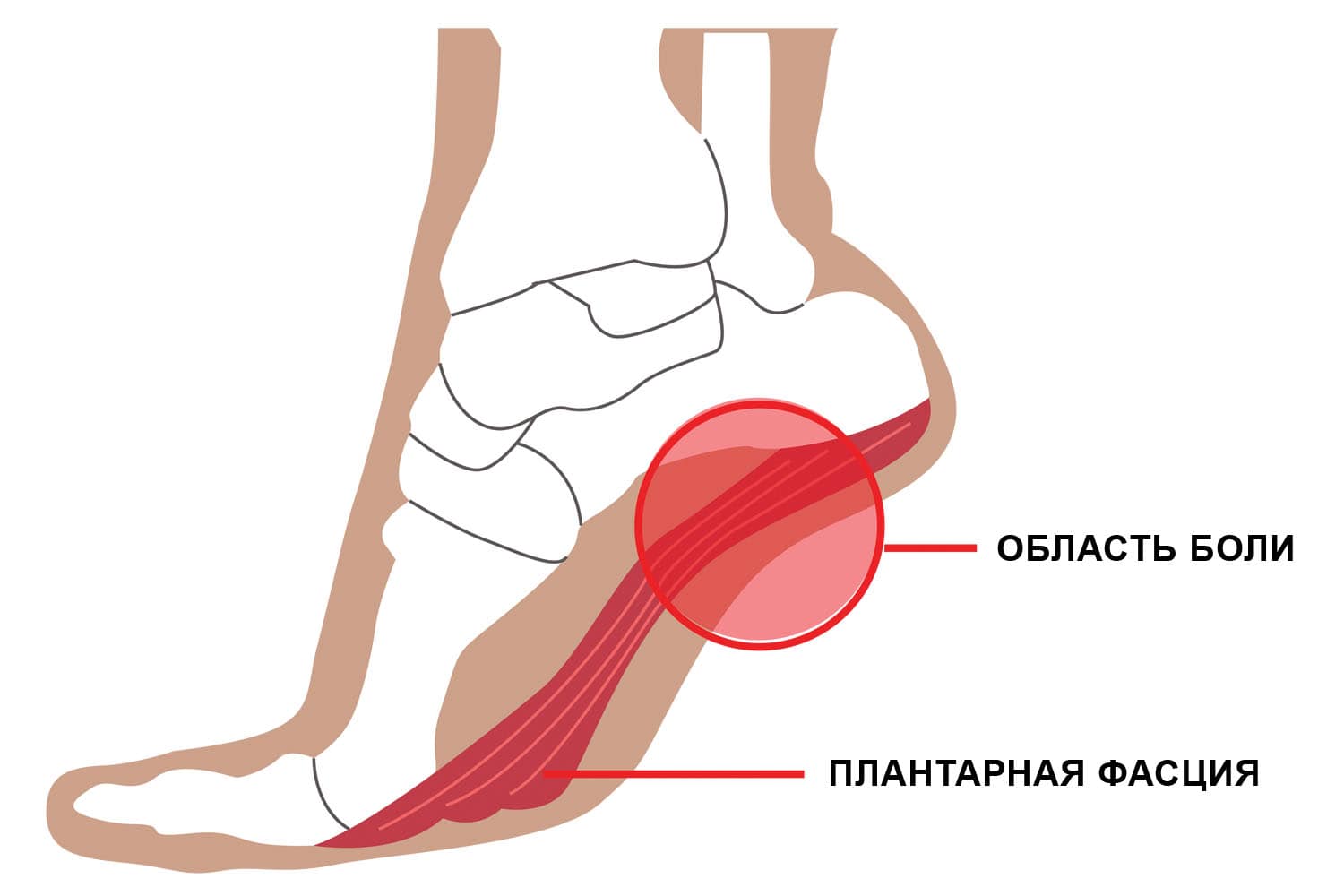
Плантарная фасция — это соединительная ткань, расположенная на подошве. Она тянется от пятки до пальцев, поддерживает свод стопы, обеспечивая стабильность во время ходьбы. Подошвенный апоневроз — это часть фасции, которая отвечает за эластичность и амортизацию тканей стопы во время физической нагрузки. Он обеспечивает безопасное растяжение подошвенной фасции в процессе движения.
Согласно традиционной теории возникновения пяточной шпоры в основе всего лежит воспаление подошвенной фасции, возникающее из-за хронической микротравматизации апоневроза. Оно приводит к образованию остеофитов (костных наростов) на пяточной кости. Формирование шипа, называемого пяточной шпорой, начинается, когда нагрузка на ткани превышает их возможности и они не успевают восстанавливаться.
Женщины страдают от подошвенного фасциита чаще, чем мужчины. Это объясняется особенностями женской обуви. Модели с высокими каблуками не поддерживают правильное положение ноги и увеличивают нагрузку на фасции. Кроме того, гормональные изменения во время менструаций, беременности могут ослаблять связки и ткани.
Большему риску подвергаются:
- люди с избыточным весом;
- те, кто носит обувь без амортизации;
- люди, чьи профессии связаны с длительным стоянием или ходьбой — медработники, продавцы, повара;
- спортсмены, особенно те, кто активно занимается бегом, танцами.
У людей старше 40 лет эластичность тканей уменьшается, что повышает риск травм. Напряжение фасции подошвы увеличивается при высоком и сниженном (плоскостопие) своде, отсутствии каблука в обуви.
Симптомы
Основной симптом — резкая боль в пятке, особо интенсивная по утрам, после долгого сидения. Пациенты описывают ее, будто под пяткой что-то острое. После первых шагов становится легче, но с увеличением нагрузки состояние может ухудшаться вновь.
С похожими проявлениями протекают и другие патологии. Для исключения заболеваний, схожих по проявлениям, проводится дифференциальная диагностика:
- с болезнями опорно-двигательной системы: стрессовыми переломами (микротрещины в костях стопы), ушибами; апофизитом пяточной кости; тендинитом ахиллова сухожилия;
- неврологическими патологиями: невропатиями; синдромом тарзального туннеля;
- системными процессами – СКВ (системной красной волчанкой), ревматоидным артритом.
Особенность боли при пяточной шпоре – возникновение ее после отдыха, облегчение после разминки, активных движений. При других патологиях она нарастает в течение дня.
Диагностика
ОН КЛИНИК обладает обширными диагностическими возможностями, что обеспечивает комплексную диагностику заболеваний в срок от 1 визита.
Чтобы поставить диагноз, врачу достаточно расспросить пациента (собрать анамнез) и осмотреть его. Лабораторное и инструментальное обследования нужны, чтобы исключить другие заболевания.
Главная жалоба — резкая боль в пятке, которая интенсивнее после сна, когда человек встает из постели, или после долгого отдыха. Она бывает такой сильной, что в первые минуты человек старается опираться только на носок и так передвигается. Постепенно он расхаживается, дискомфорт уменьшается. Интенсивность боли зависит от веса пациента и от того, насколько долго он находится на ногах.
При осмотре врач проверяет, больно ли при нажатии на центральную и внутреннюю части пятки, где находится крепление фасции к пяточной кости. Если обследование не вызывает боли в этих местах, возможно, диагноз неправильный.
Другие проявления пяточной шпоры:
- при сгибании большого пальца ноги болит сильнее;
- подвижность стопы ограничена из-за напряженного ахиллова сухожилия.
Инструментальные методы обследования
Если в истории болезни нет упоминания о травме, рентген не нужен. Делать рентген для обнаружения подошвенного фасциита бессмысленно, так как это не меняет подход к лечению. Врачи используют его для исключения других заболеваний, но не как основной инструмент диагностики. Если боли сохраняются или картина болезни неясна, могут понадобиться дополнительное обследование — МРТ, ультразвуковое исследование.
На УЗИ врач может увидеть:
- воспаление подошвенной фасции;
- отеки, изменения в тканях;
- состояние связок и сухожилий.
С помощью МРТ оценивают состояние подошвенной фасции, есть ли воспаление, изменения в окружающих тканях. Лабораторные исследования назначают для исключения ревматоидного артрита, подагры, других системных болезней.
Рентгенография – обязательный метод диагностики при подозрении на пяточную шпору. При помощи снимков врач оценивает особенности костного нароста, его расположение, а также возможные изменения в окружающих тканях.
Лечение
Для успешного лечения нужно обратиться к врачу. С проблемой работают ортопеды-травматологи со специализацией “подолог”. Лечение заболевания всегда комплексное и консервативное. Врач тщательно отслеживает результаты лечения и корректирует план лечения в зависимости от них.
Консервативная терапия, медикаментозное лечение
Медикаментозная терапия при необходимости:
- Нестероидные противовоспалительные препараты (НПВП).
- Инъекции кортикостероидов для быстрого снятия воспаления.
Ортопедические стельки – такие вкладыши имеют отверстие или выполненную из более мягких материалов часть для разгрузки места нахождения пяточной шпоры. Их роль — поддержка свода, перераспределение нагрузки, ускорение восстановления поврежденной фасции и предупреждение возвращения симптомов.
Применение ночных ортезов – стопа удерживается в согнутом положении, поэтому фасция растянута всю ночь и утром нет такой сильной боли.
Холод на область пятки для снятия отечности, воспаления. Его прикладывают на 15-20 минут несколько раз в день.
Бинтование стопы (тейпирование) – повязка фиксирует продольный свод.
Отдых — уменьшение нагрузки на стопу помогает облегчить симптомы. Нужно избегать длительных прогулок, стояния.
Замена обуви на ту, которая будет поддерживать свод, обеспечивать амортизацию. Отказ от плоской обуви без каблука.
Физиотерапия
- Ультразвуковая терапия. Звуковые волны улучшают кровообращение, снимают воспаление в тканях.
- Массаж. Расслабляет мышцы, улучшает кровообращение, помогает тканям быстрее восстановиться.
- Лечебная гимнастика (ЛФК) — упражнения помогают растянуть подошвенную фасцию, икроножные мышцы.
Ударно-волновая терапия при лечении подошвенного фасциита и пяточной шпоры
УВТ – один из самых перспективных и востребованных консервативных методов лечения подошвенного фасциита и пяточной шпоры. В область поражения направляют акустические волны, которые и помогают избавиться от боли, эффект заметен уже сразу после первой процедуры. Волны способствуют разрушению костного нароста, одновременно стимулируя кровообращение. Улучшение обменных процессов в тканях приводит к уменьшению воспаления и скорейшему восстановлению.
У такого метода лечения есть несколько преимуществ:
- безопасность. В ходе воздействия не повреждаются окружающие ткани;
- эффективность. Помогает уменьшить боль и улучшить самочувствие;
- безболезненность. Во время процедуры пациенты обычно не испытывают сильной боли;
- амбулаторное лечение. Госпитализация не требуется, после процедуры пациент может отправляться домой;
- короткий курс. Обычно требуется от 3 до 7 сеансов.
Осложнения
Если не уделить должного внимания лечению пяточной шпоры, могут возникнуть осложнения.
- Хроническая боль. Без лечения воспаление не уходит, ткани продолжают повреждаться.
- Ограничение подвижности — пациент начинает избегать движения. Со временем это может плохо отразиться на физической форме, привести к проблемам с другими суставами.
- Изменение походки — из-за постоянного дискомфорта пациенты перестают наступать на больную ногу, начинают хромать. Нарушение походки нагружает остальные мышцы, суставы, повышается риск развития остеоартрита колена, бедра, проблем с позвоночником.
- Тендинит — остеофиты могут стать причиной перенапряжения и воспаления ахиллова сухожилия.
- Пяточная шпора — это не только источник острой боли. Игнорирование заболевания ведет к осложнениям. Раннее вмешательство, правильное лечение и профилактика помогут избежать множества проблем.
Профилактика
Профилактика не только уменьшает риск возникновения ПШ, но и помогает избежать появления проблемы повторно.
Правильная обувь и ортопедические стельки
Выбирайте правильную обувь, которая:
- обеспечивает поддержку, имеет жесткую подошву, супинатор;
- подобрана с учетом анатомических особенностей стопы;
- имеет амортизацию для снижения ударных нагрузок во время ходьбы или бега.
Не носите постоянно обувь на высоком каблуке либо с совершенно ровной подошвой.
Используйте ортопедические стельки. Они служат дополнительной поддержкой, уменьшают нагрузку на суставы. Лучше, чтобы их подбирал специалист.
Занимайтесь спортом в правильной обуви, приобретите ортопедические стельки.
Гимнастика
Выполняйте простую гимнастику. Полезные упражнения:
- растяжка икроножных мышц. Встаньте лицом к стене, поставьте одну ногу вперед, а другую — назад. Наклонитесь к стене, удерживая заднюю ногу прямой. Задержитесь в этом положении на 15-30 секунд;
- растяжка подошвенной (плантарной) фасции. Сядьте на стул, положите одну ногу на колено другой. Потяните пальцы ноги к себе, ощущая растяжение. Задержитесь на 15-30 секунд;
- катание мяча. Сядьте на стул, прокатывайте теннисный мячик под стопой от пятки до пальцев и обратно. Это упражнение помогает расслабить стопу, улучшить кровообращение.
Если ваша работа связана с длительным стоянием, хождением, делайте перерывы, чтобы дать отдых стопам.
Контроль веса и пяточная шпора
Контролируйте вес. Избыточная масса тела создает дополнительную нагрузку на ноги. Ведите здоровый образ жизни, следите за питанием, включайте в режим дня активное времяпровождение. Если вы занимаетесь спортом, работаете физически, увеличивайте нагрузку постепенно, следите за своим самочувствием, особенно после лечения и наличия предрасполагающих факторов.
Заботясь о своих стопах и следуя рекомендациям врача, вы сможете существенно снизить риск развития пяточной шпоры, обеспечить себе активную жизнь без боли.
Преимущества обращения в ОН КЛИНИК
- Квалифицированные врачи-подологи, ортопеды-травматологи с большим практическим опытом лечения пяточной шпоры. Наши доктора регулярно совершенствуют свои навыки и владеют широким спектром методик — от консервативной терапии до малых хирургических вмешательств, что обеспечивает постановку точного диагноза и наиболее эффективную, индивидуально подобранную тактику лечения.
- Ведение пациента от консультации до реабилитации. Ваш лечащий врач назначает необходимую диагностику, привлекает смежных специалистов, контролирует ход консервативного или послеоперационного лечения, составляет план реабилитации для полноценного восстановления и профилактики рецидивов.
- Обследование от 1 дня, широкий спектр диагностики на оборудовании экспертного класса. Благодаря собственной мощной диагностической базе и слаженной работе команды мы организуем необходимые исследования — цифровую рентгенографию, УЗИ суставов и мягких тканей, МРТ, КТ — в сжатые сроки. Исследования выполняются на аппаратах экспертного класса, что обеспечивает высокое качество изображения и точность постановки диагноза.
- Комплексный подход, привлечение специалистов смежных специальностей. Пяточная шпора — патология, требующая междисциплинарного решения. В ОН КЛИНИК может быть создан консилиум с участием ревматолога, невролога, эндокринолога и врача ЛФК. Такой всесторонний подход позволяет не просто снять симптом, а выявить и устранить первопричину заболевания.
- Клиника в центре города. ОН КЛИНИК находится в центре города, в шаговой доступности от основных транспортных развязок и станций метро. Это делает ваши визиты на консультации, процедуры и контрольные осмотры удобными и позволяет легко вписать заботу о здоровье в свой ежедневный график.
Список используемой литературы
- Шайхутдинов И., Кузнецова Р., Шульман А. ЛЕЧЕНИЕ ПЯТОЧНОЙ БОЛИ // Norwegian Journal of Development of the International Science. 2020. №50-1.
- Красильников, А. А. Консервативное безмедикаментозное лечение плантарного фасциита («пяточная шпора») / А. А. Красильников // VI Пироговский форум травматологов-ортопедов, посвященный 50-летию кафедры травматологии, ортопедии и медицины катастроф МГМСУ имени А.И. Евдокимова : Сборник материалов форума, Москва, 21–22 октября 2021 года. – Казань: ООО "Издательский дом "Практика", 2021. – С. 88-89. – EDN GXQQUP.
- Колос, П. Г. Лечение пяточной шпоры / П. Г. Колос, О. И. Мищенко, В. Н. Руденко // Главный врач Юга России. – 2014. – № 2(39). – С. 45-47. – EDN WXKCAH.
- Барышов, Д. Ю. Способ лечения болевого синдрома при пяточной шпоре / Д. Ю. Барышов, Е. А. Гурьянова, Н. В. Афанасьев // Российский журнал боли. – 2019. – Т. 17, № S1. – С. 150. – EDN BRIXZU.
- Середа Андрей Петрович, Мойсов Адонис Александрович, Сметанин Сергей Михайлович Плантарный фасциит: диагностика и лечение // БМЖ. 2016. №4.
Часто задаваемые вопросы
Пяточная шпора: что это?
Это остеофит (костный нарост), который образуется из-за воспаления фасции подошвы. Из-за него пятка сильно болит, особенно при первых шагах после отдыха.
Что может вызвать пяточную шпору?
Она становится результатом перегрузки, хронического ударного травмирования, ношения неподходящей обуви, плоскостопия, лишнего веса.
Как лечить болезнь?
Необходима комбинация лечебных мер: противовоспалительные препараты, физиотерапия, ортопедические стельки, замена обуви, иногда — инъекции стероидов, операция.
Можно ли избежать пяточной шпоры?
Да, существует ряд мер профилактики: правильный выбор обуви, укрепление мышц стопы, избегание чрезмерных нагрузок и поддержание нормального веса.
Когда следует обратиться к врачу?
Если пятка болит постоянно, симптомы усиливаются, или если лечение, которое вы применяете, не дает результатов, нужно обратиться к врачу для дальнейшей диагностики и изменения лечения.

Лицензии и сертификаты